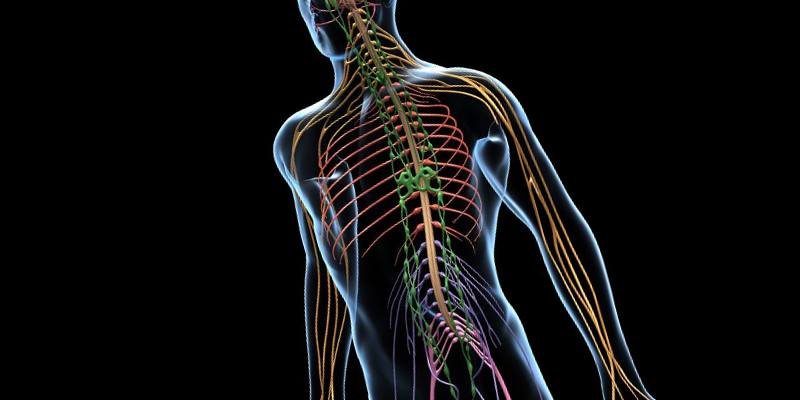
Заболевания нервной системы - обширная группа самостоятельных патологий, каждая из которых отличается определенной симптоматикой и этиологией. Объясняется это чрезвычайной разветвленностью структуры, каждая подсистема которой уникальна. Нервная система пронизывает весь организм, обеспечивает его жизнедеятельность и нормальное функционирование всех органов и систем. Это очень сложная и вместе тем хрупкая и уязвимая структура.
Малейший сбой в ее работе чреват серьезными последствиями, а тяжелые патологии могут привести к инвалидности и даже летальному исходу. К сожалению, неврологические патологии широко распространены среди населения, они возникают независимо от пола и возраста и самым отрицательным образом отражаются на состоянии здоровья. Сегодня рассмотрим причины, симптомы и методы лечения самых распространенных болезней.
Заболевания нервной системы - разновидности

Любой живой организм не может существовать без нервной системы. Именно благодаря этой структуре работают зрение, слух, обоняние, осязание, вкус, мышцы, и все органы человека. Нервная система состоит из трех основных элементов, в соответствии с которыми все патологии можно условно разделить на следующие подгруппы:
- заболевания центральной нервной системы;
- заболевания периферической нервной системы;
- заболевания вегетативной системы.
- Центральная нервная система (ЦНС) состоит из головного и спинного мозга. Оболочки мозга и спинномозговая жидкость выполняют защитные функции и играют роль своеобразных амортизаторов, которые смягчают всевозможные внешние воздействия, способные привести к повреждению жизненно важных органов.
- Периферическая нервная система (ПНС) обеспечивает двустороннюю связь ЦНС со всеми органами и системами человеческого организма. Анатомически ПНС состоит нервных узлов (ганглиев), спинномозговых и черепно- мозговых нервов, а также прочих нервных сплетений, расположенных вне спинного и головного мозга.
- Вегетативная система отвечает за функционирование мышц, которыми мы не способны управлять по своей воле (сердечная мышца, различные железы). Ее структуры расположены как в центральных, так и в периферических отделах нервной системы, а основная деятельность направлена на поддержание стабильности внутренней среды организма (температуры тела, давления).
Виды заболеваний
![]()
Какие причины влияют на состояние нервной системы и дают толчок к развитию заболевания? Появлению каждой патологии предшествуют свои факторы и особенности развития. Мы можем назвать лишь общие причины, способные запустить механизм болезни.
Причины

Причины неврологических патологий весьма разнообразны, в числе основных провоцирующих факторов можно выделить:
- сосудистые нарушения и связанные с ними заболевания (гипертония, остеохондроз, атеросклероз и пр.);
- наследственность;
- перенесенные инфекционные заболевания;
- опухолевые процессы;
- недостаточное питание, авитаминоз;
- хронические болезни (эндокринные, сердечные, почечные);
- воздействие ядов и токсинов;
- бесконтрольный прием медицинских препаратов;
- отравление солями тяжелых металлов (таллием, свинцом, ртутью);
- физическое и умственное переутомление;
- хронические стрессы.
Любая их этих причин может привести к выраженным изменениям в функционировании нервной системы и стать причиной болезни.
Симптомы заболеваний нервной системы
Клиническая картина заболевания зависит от многих факторов, и каждая из патологий имеет свои особенности и проявления. Практически все неврологические нарушения сопровождаются болевым синдромом разной интенсивности (мигренью, болью в шее, спине, мышцах), головокружениями или нарушениями со стороны опорно- двигательной системы. Двигательные расстройства проявляются парезами (ослаблением мышечной силы), тремором (дрожанием конечностей или туловища), параличом (полной неподвижностью) или хореей (непроизвольными быстрыми движениями).
Тяжелые поражения нервной системы сопровождаются нарушением интеллекта, речи, умственной деятельности, могут проявляться эпилептическими припадками, истериками, расстройством поведения и психики. Самые опасные последствия имеют сосудистые заболевания, когда в результате нарушения мозгового кровообращения развивается инсульт. Подобные состояния сопровождаются характерными симптомами - нарушением координации движений, отсутствием тактильной чувствительности, затруднением речи, потерей памяти. Если вовремя не распознать признаки инсульта и не оказать медицинскую помощь, велика вероятность смертельного исхода.
Многие неврологические заболевания негативно влияют на зрение, слух, обоняние и прочие органы чувств, меняют характер и поведение. Милый и дружелюбный человек может стать резким и раздражительным, негативно воспринимать любые изменения, с трудом понимать и усваивать новую информацию.
Симптомы нервного заболевания могут проявиться внезапно и ярко, либо развиваться постепенно, в течение нескольких лет. Все зависит от характера патологии, тяжести симптомов и индивидуальных особенностей организма. Но в любом случае конкретное заболевание нервной системы вызывает дисфункции тех органов, с которыми имеет непосредственную связь.
Наследственность и врожденный характер
Среди патологий нервной системы достаточно большой процент заболеваний, связанных с наследственностью. Это такие недуги, как синдром Дауна или болезнь Вильсона. Самыми страшными симптомами проявляет себя болезнь Хантингтона - заболевание начинается внезапно, сопровождается появлением толчкообразных непроизвольных движений, психическими расстройствами, неподдающимися лечению (вплоть до полной деградации личности).
Заболевания нервной системы у детей чаще всего носят врожденный характер. Они возникают вследствие хромосомных или генетических аномалий или в результате воздействия на плод инфекционных агентов во время беременности. В качестве примера можно назвать детский церебральный паралич (ДЦП), когда нервная система страдает еще на этапе внутриутробного развития.
В последние годы дети школьного возраста все чаще страдают от неврозов, которые развиваются вследствие стрессов, высоких учебных нагрузок, физического и умственного переутомления.
Важно: Лечение таких неврологических расстройств у детей следует начинать при первых симптомах. Как только будет поставлен точный диагноз, родители должны бросить все силы на борьбу с недугом, который препятствует росту и развитию ребенка.
Методы диагностики
Диагностика заболеваний нервной системы начинается с визита к врачу- неврологу. Во время беседы специалист анализирует сознание и интеллект пациента, проверяет рефлексы, чувствительность, ориентацию во времени и пространстве и выявляет отклонения, свидетельствующие о возможном заболевании. Постановка правильного диагноза требует ряда лабораторных и аппаратных исследований, которые укладываются в понятие топическая диагностика заболеваний нервной системы.
Для того, чтобы выявить причины болезни, пациента направляют на МРТ или КТ головного мозга. Эти методы эффективны при диагностике черепно- мозговых травм, опухолей головного мозга, инсультов.
Четкую картину, позволяющую судить о сосудистых нарушениях, дают такие методы исследования, как ультразвуковая допплерография сосудов головного мозга, реоэнцефалография.
Электроэнцефалографию применяют для выявления опухолей, ушибов мозга, эпилепсии. Такой метод, как электромиографию задействуют при подозрении на поражение периферических нервов и развитие нервно- мышечных заболеваний.
Лабораторными методами выявляют хромосомные или генетические аномалии, исследуют кровь или мочу. Анализ цереброспинальной жидкости на прозрачность, клеточный состав, содержание электролитов и белка позволяет определить причину недуга и поставить правильный диагноз.
Лечение
Схема лечения неврологических патологий зависит от их вида, клинической картины заболевания, тяжести симптомов, индивидуальных особенностей пациента, наличия сопутствующих болезней, возможных противопоказаний и прочих нюансов. Многие тяжелые заболевания нервной системы требуют проведения интенсивной терапии в условиях стационара, при необходимости проводят хирургические операции. Прочие недуги поддаются лечению в домашних условиях.
Основу лечебных мероприятий составляет прием медицинских препаратов, физиотерапевтическое лечение, лечебная физкультура, массажи, корректировка образа жизни и питания. Такая симптоматическая терапия направлена на устранение болевого синдрома и прочих неприятных проявлений болезни и проводится с целью улучшения общего состояния больного. Остановимся подробнее на принципах лечения наиболее распространенных патологий:

Неврит (нейропатия) - заболевание, связанное с воспалением периферических нервов. Поражению могут подвергнуться нервы конечностей, лицевые, затылочные или межреберные нервы. Неврит развивается вследствие переохлаждения, инфекций, травм, сосудистых нарушений, интоксикации организма.
Основные симптомы - утрата чувствительности в области поражения, двигательные расстройства, параличи. Тяжелое множественное воспаление нервов (полинейропатия) может развиваться на фоне сахарного диабета, отравления токсическими веществами или алкоголем.
Лечение невритов начинают после установления причины, провоцирующей воспалительный процесс. Терапия строится на приеме противовоспалительных, обезболивающих, противовирусных, успокоительных препаратов, поливитаминных комплексов. Широко применяют физиотерапевтические процедуры: электрофорез и ультрафонофорез, УВЧ, импульсные токи. Для восстановления мышечных функций показаны массажи и лечебная физкультура.
Невралгия
Невралгия - заболевание, сопровождающееся возникновением острых, резких болей по ходу пораженного нерва. Основное отличие от неврита в том, что при невралгии не происходит блокировки основных функций нерва. Причиной недуга становятся переохлаждения, простудные заболевания, опухоли, травмы, интоксикация организма. Заболевание часто развивается на фоне пневмонии, стенокардии, инфаркта миокарда.
Различают невралгию черепных, бедренных и межреберных нервов. Межреберная невралгия сопровождается стойким болевым синдромом в области позвоночника, при этом боли усиливаются при глубоком вдохе и малейшем физическом напряжении.
Комплексное лечение заболевания строится на применении противосудорожных средств, миорелаксантов, обезболивающих и успокоительных препаратов. Методы физиотерапии включают лечение инфракрасными лучами, иглоукалывание, лечебные массажи.
Мигрень

Мигрень - распространенное неврологическое заболевание, при котором сильная головная боль не отпускает на протяжении нескольких суток. Болевой синдром возникает на фоне нарушения функций нервной системы, вызванных сильным эмоциональным потрясением, стрессом, перенапряжением. Заболевание может передаваться по наследству, в основном по материнской линии.
Больного мучает резкая, пульсирующая боль в височной области, непереносимость резких звуков, запахов, яркого света. К этим симптомам присоединяется слабость, тошнота, полиурия. В процессе лечения пациенту назначают противовоспалительные средства, агонисты серотонина, спазмолитики, сильные противомигренозные анальгетики, рекомендуют корректировку образа жизни и питания.
Внутричерепная гипертензия

Заболевание, характеризующееся повышением внутричерепного давления. Механизм его возникновения связан с нарушением выработки ликвора, избыток которого начинает давить на головной мозг, и вызывает характерные симптомы. Толчком к развитию патологии могут послужить вирусные инфекции, аномалии развития, опухоли, черепно- мозговые травмы. Нередко проявления внутричерепной гипертензии сопровождают человека с рождения. При этом появляются сильные распирающие головные боли, тошнота, одышка, озноб или чрезмерная потливость, эмоциональная нестабильность, депрессивные состояния.
Лечение подбирает врач - невропатолог с учетом тяжести симптомов. Традиционное медикаментозное лечение включает прием препаратов, действие которых направлено на уменьшение выработки спинномозговой жидкости. В комплексе с мочегонными средствами такое лечение позволяет нормализовать внутричерепное давление. Если традиционная терапия не помогает, прибегают к хирургическим методам и выполняют люмбальные пункции.

Это патологическое состояние связано с нарушением функций вегетативной и сердечно- сосудистой системы. Симптомы заболевания проявляются в связи со стрессовым фактором, гормональной перестройкой организма или по причине повышенной нервной возбудимости, нарушения режима сна и отдыха, вредных привычек, неблагоприятной экологической обстановкой. Нередко появление вегето- сосудистой дистонии связано с наследственной предрасположенностью.
Заболевание проявляется общей слабостью, сонливостью, головными болями, головокружением, шумом в ушах. Течение болезни сопровождается скачками артериального давления, повышением температуры, обморочными состояниями, перепадами настроения, паническими атаками.
Терапия строится на приеме седативных препаратов, в тяжелых случаях выписывают транквилизаторы. Основной упор в лечении вегето- сосудистой дистонии делается на соблюдении режима дня и определенной диеты, увеличении двигательной активности, отказе от вредных привычек, корректировке всего образа жизни в целом. Полезно употреблять продукты, богатые магнием и калием, делать массаж, физиотерапевтические процедуры, посещать бассейн, тренажерный зал. Хороший эффект дают занятия йогой, фитнессом, дыхательными практиками.
Тяжелое цереброваскулярное заболевание, грозящее инвалидностью или смертельным исходом. К сожалению, этот недуг в последние годы все чаще поражает вполне молодых и работоспособных людей. Возникает на фоне острого нарушения кровообращения в головном мозге и сопровождается повреждением тканей и инфарктом мозга вследствие прекращения поступления крови к его отделам.
Спровоцировать инсульт могут сосудистые нарушения, атеросклероз, гипертония, заболевания крови. Характерные симптомы развивающегося инсульта - сильная головная боль, тошнота, рвота, нарушение координации движений, речи, потеря чувствительности. Человек не может назвать свое имя, улыбнуться, сохранить равновесие, поднять и удержать руки в определенном положении. При появлении подобной симптоматики необходима срочная госпитализация. Если оказать квалифицированную медицинскую помощь в течение первых 2-х часов, шансы спасти больного увеличиваются.
Профилактика заболеваний нервной системы

Фото: увеличение физической активности
Избежать болезней нервной системы поможет ряд профилактических мер:
- здоровый образ жизни;
- занятия физкультурой и спортом;
- полноценное питание;
- отказ от вредных привычек;
- своевременное лечение инфекционных и прочих сопутствующих заболеваний;
- исключение стрессового фактора и высоких психологических нагрузок.
Относитесь внимательно к своему здоровью, не игнорируйте тревожные симптомы. При появлении первых признаков неблагополучия, обращайтесь к врачу и своевременно начинайте лечение.
Нервная система человека похожа на сеть проводов, команды по которым поступают из мозга и осуществляется связь с каждой частью тела. Мозг является своеобразным центром такой системы. Команды из мозга через нервные волокна поступают наружу, отчего и возникает смех, возбуждается аппетит, возникает половое влечение и т. д. Нервы обслуживают мозг, как посыльные. Через специальные участки нервной системы мозг получает информацию обо всем, что происходит с организмом.
Нервные болезни.
Нервная система человека похожа на сеть проводов, команды по которым поступают из мозга и осуществляется связь с каждой частью тела. Мозг является своеобразным центром такой системы. Команды из мозга через нервные волокна поступают наружу, отчего и возникает смех, возбуждается аппетит, возникает половое влечение и т. д. Нервы обслуживают мозг, как посыльные. Через специальные участки нервной системы мозг получает информацию обо всем, что происходит с организмом. Спинной мозг является основным путем сообщения между головным мозгом (рис. 1) и всем организмом (рис. 2).
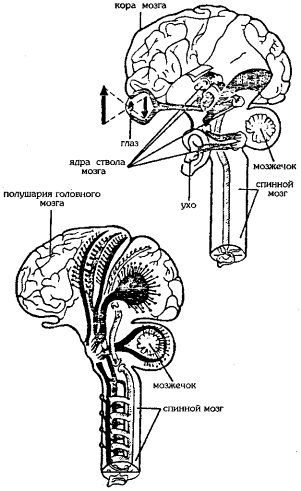
Рис. 1. Строение головного мозга
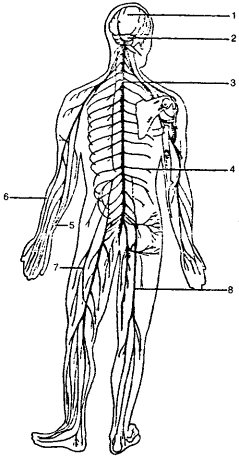
Рис. 2. Нервная система человека: 1 - головной мозг; 2 - мозжечок; 3 - спинной мозг; 4 - межреберные нервы; 5 - локтевой нерв; 6 - лучевой нерв; 7 - бедренный нерв; 8 - седалищный нерв
Центральная нервная система (спинной и головной мозг) является высшим органом, координирующим деятельность всех систем организма. Спинной мозг расположен в позвоночном канале, а головной - в полости черепа. Вещество мозга окружено мозговыми оболочками. В мозге сосредоточено подавляющее большинство нервных клеток. Тела нейронов составляют серое вещество мозга (ядра, кору большого мозга и мозжечка). Отростки нейронов составляют проводящие пути (белое вещество мозга). Спинной мозг объединяет в себе нервные стволы подобно тому, как телефонный кабель объединяет в себе провода. Каждый ствол имеет две пары нервных корешков: передние - так называемые двигательные, и задние - чувствительные. Чувствительные корешки передают сигналы от кожи, мышц, внутренних органов в спинной мозг, а оттуда - в головной мозг. Двигательные корешки передают сигналы от спинного мозга в разные участки тела. Чувствительные корешки контролируют ощущения, а двигательные контролируют действия. Когда кто-нибудь дотрагивается до нас, мы чувствуем это через чувствительные нервные корешки (так называемая тактильная чувствительность). Если мы двигаемся, импульсы от головного мозга передаются через двигательные корешки. Центральная нервная система отвечает за все наши осознанные действия и за ответные реакции на внешние раздражители. Без нее мы бы не смогли думать, двигаться и ощущать.
Но тело может совершать и подсознательные действия. Некоторые жизненно важные органы (например, сердце, органы пищеварения) действуют, хотя сознание и не принимает в этом участия. Эти и многие другие неосознанные действия, которые совершаются автоматически, регулируются другой нервной системой. Ее называют периферической нервной системой . Эта часть нервной системы состоит из нервов и нервных узлов (ганглиев). Включает соматический и вегетативный (симпатический и парасимпатический) отделы. К соматической нервной системе относятся черепно-мозговые и спинномозговые нервы (с чувствительными ганглиями), к вегетативной нервной системе - пограничный симпатический ствол, его ветви и вегетативные ганглии, лежащие в стенках внутренних органов и возле них. Соматическая часть нервной системы обеспечивает поступление в центральную нервную систему информации и управляет поперечнополосатой мускулатурой скелета и некоторых внутренних органов (языка, глотки, гортани). Вегетативная часть обеспечивает иннервацию желез и гладкой мускулатуры всех остальных внутренних органов.
АМИОТРОФИЧЕСКИЙ БОКОВОЙ СКЛЕРОЗ - органическое заболевание головного и спинного мозга, в основе которого лежит изолированное поражение двигательных нейронов (нервных клеток и их аксонов), иннервирующих мускулатуру конечностей, языка, глотки и гортани. Начинается чаще в возрасте 40-50 лет. Характерны вялые атрофические парезы и параличи рук, сочетающиеся с повышением сухожильных рефлексов, спастические парезы ног, нарушения речи (дизартрия), расстройства глотания. Течение болезни прогрессирующее, заболевание заканчивается летально через 2-5 лет. Причины заболевания неизвестны.
Поскольку специфического лечения не существует, назначают прозерин, оксазил (калимин), витамины E, B 1 и B 12 курсами. Используют интерферон и интерфероногены. Широко применяют физиотерапию, массаж, лечебную гимнастику. При развитии распространенной атрофии назначают ретаболил, неробол.
АПРАКСИЯ - неспособность совершения сложных целенаправленных действий (больной забыл, как одеться, застегнуть пуговицы, застелить постель). Наблюдается при очаговых поражениях головного мозга, при травмах, расстройствах мозгового кровообращения.
АРАХНОИДИТ - воспаление паутинной оболочки головного или спинного мозга, при котором возникают спайки между паутинной и сосудистой оболочками с последующим нарушением кровообращения, образованием кистозных полостей. Может возникнуть при общих инфекциях, отитах, воспалительных заболеваниях придаточных пазух носа, опухолях мозга, черепно-мозговых травмах.
Симптомы. Наблюдаются локальные и диффузные головные боли, тошнота, иногда нерезко выраженный менингеальный синдром и субфебрильная температура. При преимущественной локализации арахноидита на основании мозга и вовлечении в процесс зрительных нервов наблюдаются снижение остроты зрения и ограничение поля зрения. Арахноидиты другой локализации протекают с клинической картиной, напоминающей опухоль соответствующей локализации, и правильная диагностика возможна лишь при проведении рентгенографии, томографии, исследовании спинномозговой жидкости.
Лечение. В острой фазе лечение проводят в стационаре. Назначают кортикостероиды, верошпирон, витамины группы B. По показаниям проводят нейрохирургическое лечение (рассечение спаек).
АТАКСИЯ - нарушение координации движений вследствие поражения вестибулярного аппарата, мозжечка и др. Проявляется нарушением равновесия при стоянии (статическая атаксия) и расстройствами координации движений (динамическая атаксия).
При подозрении на атаксию попросите больного постоять с вытянутыми вперед руками и закрытыми глазами, ноги при этом должны быть сомкнуты, затем пальцем коснуться кончика носа или, лежа на спине, пяткой дотронуться до колена противоположной ноги. Если человек не может выполнить этих заданий, то необходимо обратиться к врачу.
АТЕТОЗ - вид гиперкинеза, характеризующийся медленными непроизвольными насильственными движениями вследствие тонических сокращений мышц. Атетоидные движения могут наблюдаться не только в ограниченных мышечных группах (лицо, рука, нога), но и охватывать всю мускулатуру. Ограниченный атетоз появляется при интоксикационных поражениях мозга (окись углерода, марганец, сероуглерод), а общий атетоз характерен для некоторых поражений подкорковых отделов головного мозга (гепатоцеребральная дистрофия и др.) Атетоз двойной - генерализованные медленные непроизвольные движения, захватывающие мышцы конечностей, туловища и лица с обеих сторон. Как правило, бывает следствием перинатального поражения мозга у детей, перенесших асфиксию плода.
АФАЗИЯ - нарушение речи при органическом поражении головного мозга. Афазия бывает моторная, сенсорная, амнестическая. При моторной афазии больные теряют способность говорить, но понимают речь окружающих. При сенсорной афазии больные утрачивают понимание речи, но могут произносить отдельные слова, фразы. При амнестической афазии больные знают назначение предметов, но не могут правильно назвать их.
БЕССОННИЦА - очень распространенное недомогание, характеризующееся сложностями, связанными с засыпанием или самим процессом сна, длящимися не меньше 3 недель. Выделяют три основных типа бессонницы: нарушение процесса засыпания, пробуждение по ночам, раннее побуждение.
1. "Ложусь спать и очень долго не могу уснуть"
Этому состоянию могут способствовать:
Стресс. Эмоциональный стресс включает в себя тревогу, депрессию, жалость к самому себе, гнев, чувство вины. Причины его разнообразны.
Нерешенные проблемы, нарушение душевного равновесия, различные физические расстройства, неврологические проблемы.
Проблемы пищеварения и питания. Употребление перед сном возбуждающей пищи и напитков (крепкого чая, кофе), слишком обильный и калорийный ужин.
Неправильный режим сна. Дремота в дневное время (после обеда, под вечер) и в связи с этим меньшая потребность в сне с ночное время.
Большие перемены в жизни, которые могут быть и хорошими, и плохими, например, переезд на новое место жительства, развод, смерть близких, смена работы и т. п.
Сбой в работе биологических часов (ночная работа и смена часовых поясов).
Внешние раздражители, например шум.
2. "Часто просыпаюсь среди ночи и лежу, не могут уснуть"
Причинами прерывистого ночного сна могут быть все вышеперечисленные причины, а также:
Раздражение и гнев.
Сильное алкогольное опьянение, или, наоборот, воздержание от алкоголя и лекарств - по совету врача или по другой причине.
Кошмары, страх увидеть кошмарный сон.
Малоподвижный образ жизни, недостаточное утомление в течение дня.
3. "Очень рано просыпаюсь и не могу снова уснуть"
Тяжелое депрессивное состояние.
Алкоголизм.
Привыкание к снотворным.
Лечение. Необходимо разобраться с причинами, вызывающими бессонницу, и постараться устранить их. По вечерам во избежание бессонной ночи постарайтесь придерживаться следующих правил.
Никогда не занимайтесь беспокоящими вас проблемами перед сном или в постели. Для их решения лучше выбрать дневные часы или начало вечера. Исключите из употребления по вечерам возбуждающие напитки (чай, кофе, алкоголь). Ужин должен быть легким, но исключите из него сырые овощи и фрукты, черный хлеб, так как от них урчит в животе, что также мешает заснуть. Избегайте по вечерам любой возбуждающей активности (энергичных физических упражнений, работы, ссор и пр.). Проводите последний час в подготовке ко сну, включая расслабляющие упражнения и теплую (не горячую!) ванну с хвойным экстрактом. Можно выпить настой мяты или пустырника. Создайте в своей спальне уютную обстановку, предрасполагающую к отдыху. Почитайте на ночь Пушкина (ритмичность стихосложения совпадает с естественными ритмами сердца и мозга, что успокаивает перевозбужденное сознание). Постарайтесь избавиться от шума, который может нарушать ваш сон. Часто легче заснуть, если в комнате включен маленький светильник.
Даже если вы очень занятой человек и привыкли к тому, что все время делаете что-то или куда-то торопитесь, постарайтесь вечером ничего не делать и отвести себе время и место для того, чтобы подумать, помечтать или просто прогуляться. Может быть, это как раз то, чего вам не хватает, чтобы спокойно уснуть. Если не удается самостоятельно наладить сон, необходимо обратиться к врачу. Без консультации с врачом не стоит начинать употреблять снотворные таблетки, поскольку к ним наступает быстрое привыкание и бороться с бессонницей становится намного сложнее.
БУЛЬБАРНЫЙ ПАРАЛИЧ - симптомокомплекс, состоящий из расстройства глотания и речи. Возникает при поражении продолговатого мозга и расположенных там ядер черепно-мозговых нервов, проводящих путей и ретикулярной формации. Наблюдаются расстройство глотания, поперхивание и кашель при еде, дыхательные нарушения. Речь с носовым оттенком, нарушено произношение слов, возможны икота, рвота, нарушения сердечно-сосудистой деятельности, аритмии. При развитии бульбарного синдрома необходима срочная госпитализация в неврологический стационар.
ВЕГЕТАТИВНО-СОСУДИСТАЯ ДИСТОНИЯ - симптомокомплекс, характеризующийся функциональными нарушениями в различных отделах вегетативной нервной системы. Чаще всего вегетативно-сосудистая дистония наблюдается при неврозах и проявляется различными нарушениями со стороны сердечно-сосудистой, дыхательной деятельности и желудочно-кишечного тракта. Сердечно-сосудистые нарушения - сердцебиение, повышение или снижение артериального давления, бледность, потливость; нарушения пищеварения - отсутствие аппетита, отрыжка воздухом, трудности при глотании, тошнота, икота; дыхательные нарушения - одышка, стеснение в груди. Характерны жалобы на быструю утомляемость, беспокойный сон, эмоциональную лабильность. Отмечаются небольшое и преходящее повышение артериального давления, тахикардия. Проявления вегетативно-сосудистой дистонии очень многообразны, они могут быть похожи на все заболевания сразу. Поведение больных часто бывает назойливым, множество предъявляемых ими несуразных жалоб может привести врача в недоумение. Иногда же при установленном диагнозе вегетативно-сосудистой дистонии остается нераспознанным действительно имеющееся заболевание. Поэтому диагноз вегетативно-сосудистой дистонии является диагнозом исключения и выставляется только после того, как будут проведены ЭКГ, ЭЭГ, исследование полей зрения, осмотры окулиста, эндокринолога, психотерапевта, сделаны анализы мочи и крови.
Лечение. Рекомендуются комплекс оздоровительных и гигиенических мер, дозированные физические нагрузки, санаторно-курортное и физиотерапевтическое лечение, аутогенные тренировки и другие методы психотерапевтического воздействия. Назначают лекарственные средства, нормализующие нервные процессы: валериана, препараты брома, транквилизаторы.
ГИДРОЦЕФАЛИЯ (водянка головного мозга) - накопление избыточного количества спинномозговой жидкости в полости черепа. Бывает врожденная и приобретенная гидроцефалия. Врожденная гидроцефалия развивается вследствие внутриутробных инфекций, интоксикаций. У детей с врожденной гидроцефалией черепные швы расширены, родничок напряжен, не пульсирует, наблюдаются задержка психического развития, косоглазие и др. Приобретенная гидроцефалия развивается после инфекций, травм головного мозга. Характеризуется повышением внутричерепного давления и проявляется головной болью, рвотой.
Лечение. Необходимо установить причину гидроцефалии и лечить основное заболевание. Для снижения внутричерепного давления применяют диуретики, маннит, глицерин, глюкокортикоидные гормоны. В некоторых случаях показано хирургическое лечение.
ГОЛОВНАЯ БОЛЬ. Является частым признаком различных заболеваний нервной системы органического и функционального характера. Головная боль различной интенсивности и локализации наблюдается при поражении оболочек головного мозга, при повышении внутричерепного давления, невралгии тройничного нерва, травмах черепа, воспалении придаточных пазух носа, при гипертонической болезни, атеросклерозе, глазных болезнях. Часто головная боль появляется при заболеваниях внутренних органов (болезнях печени, почек, анемиях, хроническом отравлении промышленными ядами). Головная боль может быть связана с переутомлением, эмоциональным перенапряжением и др.
Лечение. Необходимо установить и лечить заболевание, являющееся причиной головной боли. Кроме этого, назначают болеутоляющие средства (цитрамон, финлепсин, анальгин, ацетилсалициловую кислоту и др.).
ГОЛОВОКРУЖЕНИЕ - ощущение кажущегося перемещения тела в пространстве или окружающих предметов вокруг тела. Часто является симптомом поражения вестибулярного аппарата, ствола мозга, мозжечка, коры головного мозга. Может сопровождаться нистагмом, рвотой, нарушением походки, побледнением кожных покровов. Сопутствующее головокружению повышение артериального давления часто указывает на сосудистые расстройства. Головокружение как проявление болезни может быть обусловлено заболеванием внутреннего уха, когда воспалительным или опухолевым процессом поражается вестибулярный аппарат. Такие больные обычно долго страдают от воспаления внутреннего уха (отита), сначала у них снижается слух, а затем появляется головокружение. При опухолевом поражении приступы возникают на фоне снижения слуха, звона в ухе, и постепенно учащаются и усиливаются приступы головокружения.
Нередко головокружение наблюдается при резком повороте головы в сторону, при резком вставании утром с постели, запрокидывании головы кзади (во время оклейки обоев, развешивании белья), при длительном наклоне головы в сторону или кпереди (прополка, ремонт автомобиля, долгий сон в электричке и пр.). Эти головокружения обусловлены спазмом или пережатием позвоночной артерии, которая снабжает кровью ответственные за равновесие отделы мозга. Головокружение может возникать при высоком или пониженном давлении, отравлении, при потере жидкости (рвота, понос) или кровопотере (кровотечение). Сопровождаются головокружением и анемией (недостаток в крови эритроцитов - красных кровяных телец), высокой температурой.
Головокружение может случиться и у вполне здорового человека, если, например, долго кружиться вокруг своей оси или при взгляде вниз с большой высоты, или при рассматривании облаков.
Первая помощь. При головокружении больного нужно уложить на спину так, чтобы голова, шея и плечи его лежали на подушке, потому что в таком положении исключается перегиб позвоночных артерий. Следует избегать поворотов головы в сторону, нужно открыть окна, проветрить помещение, положить на лоб холодную повязку, можно чуть смочить ее уксусом. Измерив давление и температуру, принять меры к их нормализации, при частоте сердца более 100 ударов в минуту или появившемся неритмичном сердцебиении, а также, если к головокружению присоединились тошнота и многократная (более 3 раз) рвота, необходимо вызвать "скорую помощь". Необходимо выяснить причину головокружения и лечить основное заболевание.
ДЕТСКИЕ ЦЕРЕБРАЛЬНЫЕ ПАРАЛИЧИ - представляют собой группу синдромов нарушения двигательной функции, которые являются следствием повреждения мозга во внутриутробном периоде, во время родов или в раннем периоде жизни ребенка. Чаще всего возникают вследствие инфекций, интоксикаций, родовых травм. Дети с церебральными параличами плохо развиваются физически, с опозданием начинают сидеть, ходить, говорить. Основные нарушения проявляются в виде парезов, параличей, гиперкинезов. Психические нарушения встречаются редко.
Лечение комплексное, направлено на восстановление двигательных расстройств, речевых нарушений. Постоянно проводят массаж, занятия лечебной физкультурой, занятия с логопедом. Назначают препараты, нормализующие мышечный тонус (элениум, баклофен и др.), препараты метаболического действия (церебролизин, пирацетам и др.). С возрастом при настойчиво проводимом лечении двигательные дефекты могут уменьшаться, в некоторых случаях исчезают совсем.
ЗАИКАНИЕ (логоневроз) - заболевание, при котором нет патологических изменений со стороны артикуляционного (речепроводящего) аппарата (гортани, голосовых связок, легких, губ, зубов, языка), нет повреждения участка головного мозга, управляющего актом речи, однако система управления речью работает несогласованно с артикуляционным аппаратом. Заикание - это результат спазма в одном или нескольких органах, задействованных в воспроизведении речи. Поток слов неожиданно прерывается. Возникает пауза. Иногда это бывает в результате быстрого повторения подряд звука, на котором человек первоначально остановился. Существует много степеней заикания. Это может быть как незначительная неспособность произнести конечные буквы или слоги, так и ситуация, когда спазм полностью сковывает мышцы языка и гортани. Очень часто причиной заикания становится эмоциональное волнение.
Заикающемуся человеку обычно наибольшие неприятности доставляют взрывные согласные: "б", "п", "д", "т", "к", твердое "г". Эти согласные образуются в результате остановки движения воздуха и давления на губы с последующим неожиданным взрывом воздушного потока и выходом его через открытые губы. Заикание часто исправляется, если человек соблюдает правила чтения и медленно, тщательно проговаривает каждый слог.
Как правило, заикание возникает в молодом возрасте, когда не полностью отработаны речевые автоматизмы. Способствуют развитию заикания стрессовые ситуации, с которыми ребенок сталкивается в детстве (испуг, смерть близкого, любимого животного, развод родителей, постоянные скандалы и пр.) Истинное заикание усиливается при волнении, ослабевает в спокойной обстановке. Обычно заикающиеся люди хорошо поют и при пении не заикаются.
Лечение. Лечением заикания занимаются логопеды и психотерапевты, поскольку заболевание носит в основном функциональный характер и не связано с истинным поражением речевого аппарата. Прогноз обычно благоприятный.
ИНСУЛЬТ - острое нарушение мозгового кровообращения, развивающееся чаще всего как осложнение гипертонической болезни и атеросклероза сосудов головного мозга. Различают геморрагический (кровоизлияние в мозг, кровоизлияние в субарахноидальное пространство) и ишемический инсульты.
Геморрагический инсульт (кровоизлияние в мозг) происходит в результате разрыва артерии при колебании артериального давления или изменении функционального состояния сосудов. Развитие инсульта могут спровоцировать эмоциональные переживания или физическое напряжение. Характерны внезапное начало, покраснение лица, сильная головная боль, потеря сознания, повторная рвота и паралич конечностей с одной стороны. На стороне паралича опущенный угол рта, иногда наблюдается поворот головы и глаз в сторону паралича. Артериальное давление до 180/100 мм рт. ст. и выше, тахикардия, через несколько часов температура тела повышается до 37-39 °C, в крови появляется лейкоцитоз. При обширных кровоизлияниях, сопровождающихся прогрессирующим нарушением дыхания и сердечной деятельности, больной может погибнуть.
Лечение. В большинстве случаев больных госпитализируют. В первую очередь освобождают дыхательные пути от слизи, рвотных масс. Положение головы должно быть возвышенным. Для компенсации сердечной деятельности показано введение сердечных гликозидов. При наличии очень высокого артериального давления необходимо снижать его под постоянным врачебным контролем до привычных для больного цифр (обычно не ниже 150-160/90 мм рт. ст.). Вводят внутримышечно лазикс дибазол, клофелин, папаверин, но-шпу. Эффективно в первые часы заболевания внутривенное медленное введение эуфиллина. В тяжелых случаях применяют глюкокортикоидные гормоны (гидрокортизон, дексаметазон). Необходимо следить за деятельностью мочевого пузыря и кишечника.
Кровоизлияние субарахноидальное. Возникает при разрыве аневризмы сосудов головного мозга, реже - при гипертонической болезни и других сосудистых нарушениях. Характерны внезапная резкая головная боль "удар в затылок", рвота, эпилептиформные припадки, моторное беспокойство. Наблюдаются помрачение сознания, оглушенное состояние. Проявляется менингеальный синдром.
Лечение. Больного нужно госпитализировать. Необходим строгий постельный режим в течение 4 недель. В течение первых 7-10 дней внутривенно капельно вводят эпсилон-аминокапроновую кислоту, стерильный раствор глицерина. Показаны анальгетики (баралгин, анальгин). В течение первых 4 недель проводят лечебную гимнастику и массаж в постели, затем, в зависимости от состояния, больному разрешают сидеть и ходить. Необходимо регулировать деятельность мочевого пузыря и кишечника. В первые 8 недель больному нужно избегать любых физических напряжений и натуживаний во избежание повторного кровоизлияния. При разрыве аневризмы проводят хирургическое лечение.
Инсульт ишемический (инфаркт мозга). Чаще развивается в пожилом возрасте в результате закупорки (тромбом, эмболом) или резкого сужения атеросклеротически измененных сосудов головного мозга. Провоцирующими моментами являются эмоциональное перенапряжение, утомление, инфекционные болезни. Развивается заболевание чаще постепенно, сознание сохранено. Отмечаются головные боли, головокружение, общая слабость, бледность кожных покровов, преходящее онемение в руке или ноге. Недомогание нарастает, на протяжении нескольких минут, часа, иногда дня отмечается все увеличивающаяся тяжесть в руке и ноге, которые затем резко слабеют и совсем перестают двигаться. Если ишемический процесс развивается ночью, то утром больной чувствует, что не может встать, рука и нога не двигаются. Если паралич развился в правых конечностях, то у больного исчезает или резко нарушается речь. При поражении левых конечностей нарушения речи обычно не наблюдается. Для инфаркта мозга характерны также нарушения зрения и расстройство глотания.
Лечение. Рекомендуется внутривенное медленное введение раствора эуфиллина с раствором коргликона и раствором глюкозы, внутривенное капельное вливание реополиглюкина. По показаниям применяют дексаметазон. С 4-5-го дня заболевания назначают антиагреганты (ацетилсалициловую кислоту или трентал). Больному необходимо проводить массаж и лечебную гимнастику, следить за деятельностью мочевого пузыря и кишечника, проводить профилактику пролежней (следует регулярно поворачивать больного). При легком течении и удовлетворительном состоянии сердечной деятельности больному разрешают вставать и ходить с 5-7-го дня заболевания.
КОМА - бессознательное состояние, обусловленное нарушением функции ствола мозга. Характеризуется расстройством дыхания и сердечной деятельности, отсутствием реакций на различные внешние раздражители, отсутствием активных движений. Может возникнуть при черепно-мозговой травме, опухолях мозга, сахарном диабете, инсультах, уремии, интоксикациях алкоголем, наркотиками. При легкой степени комы больные реагируют на болевые стимулы, сохранены зрачковый и корнеальный рефлексы. При глубокой коме наблюдаются арефлексия, атония, мидриаз, грубые нарушения дыхания и кровообращения. В терминальной стадии комы жизнедеятельность больного сохраняется только за счет искусственной вентиляции легких и стимуляции сердца. Больного в состоянии комы необходимо срочно госпитализировать.
ЛЮМБАГО (прострел) - боль, остро возникающая в поясничной области в момент физического напряжения (резкое движение, подъем тяжести).
Симптомы. Заболевание развивается остро: в момент напряжения внезапно появляется сильная боль в пояснице, больной не может согнуться и разогнуться, застывает в одной позе, иногда падает от боли. Боль резко усиливается при любом движении, кашле, чихании. При пальпации выявляется напряжение мышц спины. Через несколько дней боль проходит, объем движений в позвоночнике постепенно восстанавливается.
Лечение. Назначают постельный режим, анальгетики (анальгин, баралгин, финлепсин). Показаны растирания вольтареновой мазью, меновазином, горчичники.
МЕНИНГЕАЛЬНЫЙ СИНДРОМ. Синдром раздражения мозговых оболочек может наблюдаться при интоксикациях, общих инфекциях, повышении внутричерепного давления, субарахноидальном кровоизлиянии, а также при менингитах. Вследствие раздражения корешков нервов возникает рефлекторное напряжение мышц (ригидность затылочных мышц - ограничение или невозможность нагнуть голову вперед, симптом Кернига - невозможность разогнуть ногу в коленном суставе при сгибании ноги под прямым углом в тазобедренном суставе). Важными компонентами менингеального синдрома являются головная боль, иногда рвота, повышенная чувствительность к свету, шуму, возможны нарушения психики.
МЕНИНГИТ - воспаление мягкой мозговой оболочки головного и спинного мозга. Различают первичный и вторичный менингит. Первичный (эпидемический цереброспинальный) менингит вызывается менингококком. Вторичный менингит чаще развивается как осложнение общих инфекционных заболеваний (отитов, фурункулов, гриппа, эпидемического паротита), вызывается различными возбудителями (кокковой флорой, вирусами и др.).
Симптомы. Клиническая картина обеих форм менингита сходна. Начало заболевания острое, температура тела повышается до 39-40 °C, возникают сильная головная боль, рвота, возбуждение, нередко - спутанное сознание и бред. Наблюдается менингеальный синдром (см.) различной выраженности. Вследствие вовлечения в процесс черепно-мозговых нервов могут возникать косоглазие, нарушение конвергенции и аккомодации, возможны нистагм, анизокория. В крови нейтрофильный лейкоцитоз, СОЭ ускорена. Спинномозговая жидкость мутная, вытекает струей, содержит много белков, большое количество нейтрофильных лейкоцитов и менингококков. Возможны осложнения: инфекционно-токсический шок, отек мозга.
Лечение. Больных госпитализируют. Проводят этиотропную, дезинтоксикационную и дегидратационную терапию. Назначают бензилпенициллин внутримышечно 6-8 раз в сутки в больших дозах в течение 7-10 дней. При непереносимости пенициллина или устойчивости возбудителя к нему назначают ампициллин, левомицетин, оксациллин, тетрациклин, метациклин. Для дезинтоксикации внутривенно вводят 5-процентный раствор глюкозы, изотонический раствор хлорида натрия, плазму, альбумин и др. Для профилактики отека головного мозга вводят лазикс, маннитол и др. При тяжелых формах показаны кортикостероидные препараты. Для лечения судорожного синдрома применяют седуксен (диазепам), оксибутират натрия. Выписывают из стационара больных после получения отрицательных результатов двукратного бактериологического исследования.
МИГРЕНЬ - заболевание, проявляющееся приступами головной боли, преимущественно в одной половине головы (гемикрания). Чаще мигренью страдают молодые женщины. Приступу предшествуют в течение 10-20 минут недомогание, раздражительность, тяжесть в голове, сонливость, мелькание "мушек" перед глазами. Боль пульсирующая, сопровождающаяся покраснением либо побледнением лица, покраснением глазных яблок, тошнотой, иногда рвотой. Длительность приступа - от нескольких часов до нескольких суток. Заболевание не носит прогрессирующего характера, не сопровождается признаками органического поражения головного мозга, с возрастом приступы становятся менее интенсивными.
Лечение. Поскольку нет единого мнения об истинной природе заболевания, применяют симптоматические средства. Одним больным помогает тепло (грелки к ногам, горчичники), другим - холод, третьим - тугое стягивание головы полотенцем и т. д. В период приступа больной нуждается в абсолютном покое. Из медикаментов назначают седативные средства (валериану, препараты брома), транквилизаторы (мепротан, элениум), спазмолитические и сосудорасширяющие средства (дибазол, папаверин), анальгетики (фенацетин, амидопирин, новомигрофен). Урежают приступы дифенин, фенобарбитал, анаприлин. Рекомендуются общеоздоровительные мероприятия (пребывание на свежем воздухе, достаточный сон, режим труда и отдыха, занятия спортом).
МИЕЛИТ - воспалительное заболевание спинного мозга. Может возникнуть как осложнение общих инфекционных заболеваний, травматических повреждений позвоночника или спинного мозга. Для очаговых миелитов характерны острое начало, повышение температуры, боли в спине, груди, онемение и слабость в ногах, задержка мочеиспускания. При тяжелых формах возникают параличи конечностей, нарушения чувствительности по проводниковому типу, расстройство тазовых функций.
Лечение направлено на основное заболевание, осложнением которого явился миелит. В большинстве случаев больных необходимо госпитализировать. Используют антибиотики, анальгетики, седативные и противовоспалительные средства, витамины. При необходимости проводят хирургическое лечение.
НЕВРАЛГИИ - поражение периферических нервов чаще всего вследствие охлаждения, инфекции, интоксикации, травмы, нарушения обмена. Для невралгий характерны приступообразные боли режущего, стреляющего характера с обширной иррадиацией соответственно зоне иннервации чувствительного нерва.
Невралгия тройничного нерва чаще возникает при различных воспалительных заболеваниях зубов, челюстей, придаточных пазух носа. Характеризуется интенсивными приступами самопроизвольных болей в лице с одной стороны продолжительностью от нескольких секунд до 1-2 минут. Приступ болей возникает спонтанно и часто сопровождается судорогами мимической мускулатуры. При исследовании иногда выявляется болезненность точек выхода тройничного нерва, наличие "курковых" зон, при легком дотрагивании до которых провоцируется приступ.
Невралгия затылочного нерва характеризуется болями в затылке. Они стучащего, ломящего характера, постепенно по поверхности головы распространяются кпереди, из затылка иррадиируют в висок и глаз. Боли усиливаются при поворотах головы, при прощупывании шеи, чихании и кашле, часто вызывают тошноту и рвоту.
Невралгия межреберная сопровождается болями по ходу межреберья, как правило, одного, однако может поражаться 2 и 3 межреберья. Боли носят постоянный, ноющий характер. Усиливаются при ходьбе, дыхании, поворотах туловища, пальпации ребер и межреберных промежутков.
Лечение зависит от природы невралгии и проводится под контролем врача. Назначают противосудорожные препараты, седативные средства (седуксен, триоксазин), витамин B 1 , B 12 , никотиновую кислоту, физиотерапевтическое лечение (УВЧ, диадинамические токи, электрофорез с новокаином). Хороший эффект оказывает иглоукалывание. При неэффективности консервативной терапии показано оперативное лечение.
НЕВРИТ - воспаление нерва. (Неврит - устаревшее название; в настоящее время принято пользоваться термином "нейропатия", так как большая часть поражений периферических нервов имеют невоспалительный характер). В клинической практике наиболее часто встречаются нейропатии лицевого, лучевого и малого берцового нервов.
Нейропатия лицевого нерва - чаще всего имеет сосудистую природу. Возникает после переохлаждения, пик заболеваемости приходится на сентябрь и март, т. е. когда начинаются ветры в межсезонье, а люди ходят без шапок и платков, в легких плащах, часто попадают на сквозняки. Лицевой нерв выходит из полости черепа в заушной области. При переохлаждении головы возникает спазм сосудов, питающих нерв. Ухудшение питания приводит к отеку и заклиниванию нерва в стенках костного канала, что еще больше ухудшает питание нерва. Больной, встав утром, отмечает несильную ноющую боль за ухом, при попытке почистить зубы замечает, что вода вытекает из угла рта, завтракая, отмечает, что пища постоянно попадает между щекой и зубами, мешая пережевывать пищу. Подойдя к зеркалу, видит, что лицо его с одной стороны обездвижено, а рот перетянут в противоположную (здоровую) сторону. Глаз на больной стороне не закрывается, лоб не наморщивается, при попытке улыбнуться угол рта неподвижен. Чувствительность на лице (при покалывании иглой) сохраняется.
Похожую картину могут вызвать такие заболевания, как воспаление внутреннего уха, опухоль слухового нерва, рассеянный склероз, опухоль мозга, инсульт в стволе мозга, сахарный диабет.
Нейропатия лучевого нерва. Типичны жалобы на невозможность разогнуть пальцы руки и поднять кисть кверху, при этом в кулак рука сжимается хорошо. Больной не может похлопать, положив руку на стол, не может постучать по нему пальцами. Обычно такие расстройства возникают после употребления большого количества алкоголя накануне и неудобного ночного сна. Например, если больной спит без подушки, подложив под себя руку, или супруг спит ночью на плече.
Нейропатия малого берцового нерва. Жалобы на невозможность стоять на пятках, невозможность самостоятельно надеть домашние тапочки, стопа как бы "висит". При ходьбе больной спотыкается на ровном месте, походка также необычна: человек старается поднимать или подбрасывать ногу вперед и кверху, чтобы стопа не цеплялась за пол. Такое расстройство чаще возникает после тяжелого радикулита, переохлаждения ног, аллергической реакции (укус пчелы), при отравлении химикатами (алкоголем, средствами борьбы с домашними насекомыми), атеросклерозе сосудов нижних конечностей, сахарном диабете, длительном вынужденном сидении, особенно нога на ногу.
Лечение. Чем раньше больной обратится к врачу, тем больше шансов на успей. Если не принять меры в первые 3-4 дня заболевания при нейропатии лицевого нерва, то лицо останется неподвижным навсегда. Применяют сухое тепло, аспирин, никотиновую кислоту, курантил, гормоны, лейкопластырное вытяжение, электростимуляцию, иглорефлексотерапию. Если нейропатия лицевого нерва - проявление другого заболевания, лечат сначала причину, однако одновременно проводят и все мероприятия по восстановлению нерва, чтобы не упустить время.
При нейропатии лучевого и малого берцового нерва применяют подобное лечение.
ОБМОРОК - кратковременное падение сосудистого тонуса, сопровождающееся малокровием головного мозга. Проявляется внезапной слабостью, головокружением, потерей сознания (на несколько секунд или минут). Наблюдается при некоторых сердечно-сосудистых заболеваниях, кровопотере, острой боли, сильном волнении и др.
Первая помощь. В первую очередь нужно определить, утрачено ли сознание, для этого больного громко окликают по имени, хлопают по щекам, определяют широту зрачков, реагируют ли они на свет. Эти сведения будут необходимы и для врача поликлиники или скорой помощи. Больного укладывают с приподнятыми ногами, освобождают от стесняющей одежды, обрызгивают лицо холодной водой, дают понюхать ватку, смоченную нашатырным спиртом, одеколоном. Простой обморок лечения не требует, однако во время него у больного может быть рвота, при падении он может сломать зубные протезы. Обломки протезов, пища могут попасть в трахею, бронхи, что угрожает смертью от удушья. Больного необходимо повернуть на бок, вынуть изо рта протезы, удалить рвотные массы, дать понюхать ватку, смоченную нашатырным спиртом. Если сознание не восстановилось через 5-7 минут и тем более, если больной ударился головой, необходима срочная госпитализация.
ОПУХОЛИ ГОЛОВНОГО МОЗГА - могут быть первичные (из оболочек, вещества мозга) и вторичные (метастатические). Характерны общемозговые симптомы: головная боль, тошнота, рвота, брадикардия, эпилептические припадки, психические нарушения, постоянная усталость. Симптомы очагового поражения зависят от местоположения опухоли и могут проявляться парезами, параличами, расстройствами речи, нарушениями зрения, нарушениями координации движений и др.
При подозрении на опухоль головного мозга необходимо срочное стационарное обследование больного для постановки точного диагноза.
ОПУХОЛИ СПИННОГО МОЗГА - бывают первичные (развиваются из структур спинного мозга) и вторичные (метастатические). Метастазируют в спинной мозг опухоли предстательной железы, почек, желудка, щитовидной железы и пр. Симптоматика опухолей спинного мозга определяется местоположением опухоли, могут наблюдаться парезы, параличи, нарушения болевой, тактильной и температурной чувствительности, тазовые расстройства и пр.
При подозрении на опухоль спинного мозга необходимо направить больного в стационар для обследования (исследования состава спинномозговой жидкости, миелографии и др.)
ОСТЕОХОНДРОЗ - см. Радикулопатии дискогенные.
ПАРАЛИЧ ДРОЖАТЕЛЬНЫЙ (болезнь Паркинсона) - возникает чаще в пожилом возрасте, после 50 лет. В основе болезни Паркинсона лежит наследственно обусловленный дефект допаминсинтезирующих клеток головного мозга. Этот же дефект может проявиться после черепно-мозговых травм, приема больших доз нейролептиков, отравления угарным газом и др. Характерно ритмическое дрожание конечностей, постепенно усиливающееся и распространяющееся на нижнюю челюсть, язык, голову. Дрожание выражено в покое, уменьшается при движении, исчезает во время сна. Больной становится малоподвижным, с характерной сгибательной позой туловища, ходит мелкими шажками, лицо маскообразное, речь монотонная, тихая. Течение болезни прогрессирующее. В поздней стадии - обездвиженность, кахексия.
Лечение. Назначают циклодол (паркопан, артан). В развившейся стадии применяют леводоп, наком, мадопар и др.
РАДИКУЛОПАТИИ ДИСКОГЕННЫЕ ("банальные радикулиты") - заболевания, обусловленные поражением корешков спинного мозга вследствие остеохондроза позвоночника. Остеохондроз позвоночника - дегенеративно-дистрофический процесс, при котором межпозвонковые диски теряют свою амортизирующую функцию и возникают значительные изменения фиброзного кольца диска, связочного аппарата позвоночника и структуры тела позвонка. В сегменте пораженного диска возникает относительная нестабильность позвоночника с развитием остеофитов тел позвонков (спондилез), повреждением связок и артропатий межпозвонковых суставов (спондилоартроз), выпячивание диска (протрузия или грыжа), при этом остеофиты могут сдавливать корешки нервов, вызывая сильные боли (рис. 3). Непосредственной причиной возникновения болей часто служат поднятие тяжестей, неловкое движение, инфекции и др. Форма позвоночного столба такова, что максимум нагрузки падает на нижнешейные, нижнегрудные и нижнепоясничные отделы, поэтому в клинической картине чаще всего проявляются признаки компрессии корешков на этих уровнях.
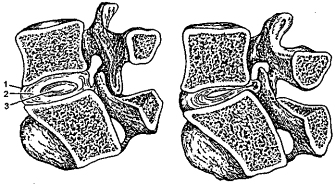
Рис. 3. Слева - нормальное положение в межпозвоночном диске; справа - выдавливание и ущемление пульпозного ядра: 1 - межпозвоночный диск; 2 - фиброзное кольцо диска; 3 - пульпозное ядро.
Симптомы. Характерны боли и скованность в соответствующем участке позвоночника, быстрая утомляемость мышц спины. При шейном радикулите - боли в шее, иррадиирующие в руки и затылок, вынужденное положение головы, выпрямление шейного лордоза. Боли усиливаются от кашля, чихания, движений головы. Обычно боли наиболее выражены в верхних отделах руки, а в кистях имеются парестезии. При грудном радикулите - боли, опоясывающие грудную клетку и живот. При пояснично-крестцовом радикулите - боли в области крестца, сопровождающиеся напряжением длинных мышц спины, общей скованностью. Болям нередко сопутствует слабость сгибателей и разгибателей большого пальца ноги или всей стопы. Часто отсутствует ахиллов рефлекс. Поражение L4-корешка протекает с картиной поражения бедренного нерва: боли по передней поверхности бедра и в коленном суставе, иногда слабость четырехглавой мышцы бедра и выпадение коленного рефлекса. Наблюдаются напряжение поясничных мышц, сглаживание поясничного лордоза. Полное выпадение грыжи диска приводит к сдавлению "конского хвоста" и параличу голеней, стоп, седловидной анестезии, нарушению функций тазовых органов.
Картина крови обычно нормальная. Рентгенографически определяются значительное сужение межпозвонкового пространства, склероз, остеофиты и др.
При впервые неожиданно возникшем приступе рекомендуется сразу вызвать "скорую помощь" или участкового врача, поскольку под видом радикулита может скрываться внематочная беременность, почечная колика, кишечная непроходимость и другие болезни. Для постановки правильного диагноза необходима консультация опытного специалиста.
Лечение. В периоды обострений рекомендуются постельный режим (лежать необходимо на жесткой поверхности для разгрузки позвоночника), лечебная гимнастика, массаж, растяжение позвоночника с целью декомпрессии корешков, анальгетики (баралгин, индометацин, анальгин, ацетилсалициловая кислота), новокаиновая блокада, витамины группы B, седуксен, элениум, сибазон и др. При стихании воспаления показаны физиотерапевтические процедуры - диадинамические токи, ультразвук, электрофорез с новокаином. При длительных сильных болях, не поддающихся консервативной терапии, показано хирургическое лечение.
РАССЕЯННЫЙ СКЛЕРОЗ - заболевание нервной системы, характеризующееся появлением в головном и спинном мозге очагов демиелинизации, которые со временем либо исчезают, либо замещаются глиозными рубцами. Этиология до конца не выяснена, причиной заболевания считают вирус, вызывающий аутоиммунную реакцию с разрушением миелиновой оболочки нервных стволов и проводников. Болеют лица в возрасте 18-50 лет. Часто заболевание возникает у женщин после родов.
Симптомы. Болезнь нередко начинается со зрительных расстройств, при которых резко ухудшается зрение на один или оба глаза, возникает двоение в глазах. Эти симптомы проходят через несколько дней или через 2-3 недели. Позже наступает период полного клинического выздоровления, который может длиться от нескольких часов до нескольких лет. Во время заболевания развиваются неустойчивость при ходьбе, головокружения, слабость в ногах. Часто нарушается функция мочевого пузыря. С течением времени ремиссии становятся все более короткими, а рецидивы более длительными, и через несколько лет больные приобретают инвалидность той или иной группы. Отмечается эйфория, а в далеко зашедших стадиях нередко наблюдается слабоумие.
Лечение. При первых атаках заболевания проводят неспецифическую десенсибилизирующую терапию: димедрол (супрастин, тавегил) внутрь, аскорбиновую кислоту, инъекции витамина B 1 , прозерин внутрь, диатермию области надпочечников. При обострениях болезни и развитии тяжелой атаксии или слабости в ногах в стационаре проводят гормональную и симптоматическую терапию.
СИРИНГОМИЕЛИЯ - врожденное хроническое заболевание спинного мозга с разрастанием глиозных клеток в его сером веществе.
Симптомы. Характерным признаком является расстройство температурной и болевой чувствительности при сохранении тактильной (осязательной). При поражении шейно-грудного отдела спинного мозга выпадает болевая чувствительность на руках, плечевом поясе, верхнем отделе грудной клетки и спины. Характерны атрофия и слабость мышц рук, особенно кистей, нередко бывают рубцы от ожогов, которые больные причиняют себе в связи с утратой чувствительности. Когда глиозная ткань гибнет и в сером веществе образуются полости, могут присоединяться спастические парезы в ногах. Течение заболевания длительное (несколько десятилетий).
Лечение симптоматическое, проводят курсами. Курс лечения включает инъекции АТФ внутримышечно, инъекции прозерина, витамина B 1 , B 12 . Рекомендуются массаж пораженных мышц, водолечение, ионизация с йодидом калия. В тяжелых случаях проводят хирургическое лечение.
СУДОРОЖНЫЕ СОСТОЯНИЯ. Для судорожных состояний характерны непроизвольные сокращения отдельных мышечных групп или мышц всего тела. Генерализованные судороги наблюдаются при различных заболеваниях головного мозга (эпилепсии, травмах, опухолях, энцефалитах, менингитах, сосудистых нарушениях), при эклампсии беременных. Часто судороги имеют место при общих инфекциях и интоксикациях, особенно у детей. Местные судороги наблюдаются при перенапряжении отдельных групп мышц вследствие выполнения часто повторяющихся быстрых движений (музыканты, спортсмены и др.).
У детей (чаще грудного и раннего детского возраста) на фоне повышения температуры могут наблюдаться клонические и клонико-тонические судороги в мышцах туловища и конечностей. Если судороги повторяются при каждом лихорадочном состоянии, то целесообразно предупредить их развитие, назначив в начале инфекционного заболевания фенобарбитал в дозах, соответствующих возрасту и весу ребенка.
ТРАВМЫ ГОЛОВНОГО МОЗГА. По степени и характеру повреждений головного мозга в момент травмы различают: сотрясение головного мозга с наличием лишь общемозговых симптомов; контузию (ушиб) мозга с наличием общемозговых и очаговых симптомов; тяжелые черепно-мозговые травмы, сопровождающиеся длительной потерей сознания с угрожающими жизни симптомами поражения ствола и подкорковых образований, часто сочетающиеся со сдавлением мозга внутричерепными гематомами.
Сотрясение мозга. При легкой степени сотрясения мозга наблюдаются кратковременная потеря сознания (несколько секунд или минут), головная боль, тошнота, рвота. Сотрясение мозга средней степени сопровождается кратковременной или относительно длительной потерей сознания (до нескольких десятков минут), после которой наблюдаются тошнота, рвота, головная боль, головокружение, спонтанный нистагм, ретроградная амнезия, нарушения сердечно-сосудистой деятельности, вегетативные расстройства.
Для ушиба (контузии) мозга характерны те же симптомы, что и при сотрясении, но с более выраженными и стойкими очаговыми симптомами. В соответствии с расположением в мозге очагов поражения наблюдаются нарушения чувствительности, парезы, более стойкие и тяжелые нарушения психики. Ушиб мозга обычно сочетается с внутричерепными кровоизлияниями. В позднем периоде нередко наблюдаются остаточные явления очагового поражения мозга, развитие эпилептических припадков.
При тяжелых черепно-мозговых травмах наблюдаются длительное нарушение сознания, доходящее до степени комы в сочетании с выраженными расстройствами дыхания, сердечно-сосудистой деятельности, метаболических процессов и терморегуляции. Переломы основания черепа ввиду одновременного нарушения целости оболочек и разрыва кровеносных сосудов протекают обычно с кровотечением из ушей и носа, кровоизлияниями в конъюнктиву и кровоподтеками вокруг глазницы.
Источником кровоизлияний, возникающих при ушибах мозга, служат либо артерии мягкой мозговой оболочки (субарахноидальные кровоизлияния) и самого мозга, либо венозные синусы (субдуральные кровоизлияния) и сосуды твердой мозговой оболочки (эпидуральные кровоизлияния). При кровоизлияниях образуются гематомы, вызывающие сдавление мозга. Для эпидуральной и субдуральной гематом характерно нарастание общемозговых и очаговых симптомов после "светлого" периода после травмы. При быстро нарастающей гематоме "светлого" промежутка может не быть. Важным диагностическим признаком является широкий зрачок на стороне гематомы, а также развитие локальных судорожных припадков и парезов на стороне, противоположной локализации гематомы.
Лечение. Больных с травмами головного мозга необходимо срочно госпитализировать. При легких формах сотрясения мозга показаны постельный режим и полный покой на 5-7 дней. Если имеются головная боль, головокружение, астенический синдром, назначают транквилизаторы, анальгетики, в некоторых случаях диуретики. В течение первых 5 суток даже при легком сотрясении мозга необходимо постоянно наблюдать за состоянием больного, чтобы не пропустить первые симптомы развивающейся гематомы. При более тяжелых формах сотрясения и ушиба в остром периоде назначают покой, постельный режим, холод на голову, при возбуждении - транквилизаторы. Для борьбы с отеком мозга применяют диуретики: лазикс (фуросемид). Хороший эффект получают при назначении внутрь глицерина в яблочном или другом кислом соке в соотношении 1:3 (1 доза глицерина и 3 дозы сока) - принимают по 1 столовой ложке 4-5 раз в день в течение 7-10 дней. Для снижения внутричерепного давления под строгим врачебным контролем можно использовать глюкокортикоиды - гидрокортизон, дексаметазон. Назначают препараты, регулирующие сердечно-сосудистую деятельность. При подозрении на эпи- и субдуральное кровоизлияние проводят специальные исследования (эхоэнцефалографию, ангиографию и др.) и хирургическое лечение.
ХОРЕЯ - гиперкинез, характеризующийся разбросанными беспорядочными подергиваниями мышц лица, туловища и конечностей. Больные суетливы, непоседливы, постоянно гримасничают. Подергиваниями прерываются произвольные движения, ввиду чего последние приобретают характер некоординированных. Типична танцующая походка.
Малая хорея чаще всего возникает у детей в результате ревматического поражения мозга. Наиболее характерными клиническими проявлениями являются непроизвольные некоординированные движения на фоне снижения мышечного тонуса, эмоциональная лабильность, агрессивность, слезливость.
Прогноз благоприятный. При правильном лечении у большинства больных наступает полное выздоровление.
Хорея Геттингтона - наследственное заболевание, проявляющееся в возрасте 30-40 лет. Развиваются психические нарушения, ухудшение памяти, непроизвольные движения в руках, ногах, мимической мускулатуре, языке. Позднее присоединяется прогрессирующее слабоумие, доходящее до полного распада личности.
Лечение. Для смягчения гиперкинезов и импульсивности назначают галоперидол по 1 таблетке 3-4 раза в день, аминазин, пирацетам (ноотропил) по 2 капсулы 2 раза в день.
Прогноз неблагоприятный. Все больные умирают в стадии тяжелой психической деградации.
ХРОНИЧЕСКАЯ СОСУДИСТАЯ НЕДОСТАТОЧНОСТЬ ГОЛОВНОГО МОЗГА. Обычно заболевание развивается при атеросклерозе церебральных сосудов у лиц пожилого возраста. Хроническая сосудистая недостаточность может развиться на фоне нормального давления (дисциркуляторная энцефалопатия) и на фоне гипертонической болезни (гипертоническая энцефалопатия). Медленное развитие недостаточности мозгового кровоснабжения приводит к нарушению обмена веществ в клетках мозга. На этом фоне возникают снижение работоспособности, ухудшение памяти, нарушения сна, появляются головные боли и головокружения.
Лечение. Для улучшения мозгового кровообращения применяют пирацетам (ноотропил), трентал. При гипертонической болезни необходимо проводить соответствующее лечение. Следует соблюдать режим труда и отдыха, употреблять молочно-растительную пищу, отказаться от приема алкоголя и курения.
ЭПИДУРИТ - гнойное воспаление эпидуральной клетчатки спинного мозга. Чаще всего развивается при попадании инфекции в эпидуральное пространство из гнойных очагов (абсцессы, фурункулы и др.) или при септикопиемии. При ограничении гнойного процесса формируется эпидуральный абсцесс, при разлитом процессе - флегмона.
Симптомы. Заболевание развивается остро, поднимается температура до 39-40 °C, характерно тяжелое общее состояние, больные жалуются на сильные боли в области позвоночника, а через некоторое время присоединяются симптомы сдавления спинного мозга (парезы, параличи, нарушения болевой, тактильной и температурной чувствительности и тазовые расстройства).
Знание индивидуальных плюсов и минусов вашего типа существенно облегчит вам выбор стратегии поиска работы. Все стороны этого процесса — исследование существующих вакансий, поиск потенциальных работодателей, контакты с ними, подготовка документов (резюме и пр.), договоренности о...
Наиболее часто, поражения нервной системы человека являются результатом перенесенных инфекционных заболеваний. Болезни такого рода, кроме возникновения опасных для здоровья человека осложнений, способствуют развитию поражающих факторов нервной системы.
Например, у больного гриппом, может получить развитие гипертонический (гипотонический) криз. На лицо наблюдаются явные нарушения деятельности организма, причем, как в нервном, так, и эмоциональном плане. Больше других, этому подвержены люди с травмами в области черепа, получившие сотрясение мозга, регулярно принимающие алкогольные напитки.
Классификация болезни
Грипп способен “выдать” серьезное осложнение, которое выльется тяжелым поражением нервной системы. Список очень обширный, фавориты следующие:
1. Менингит - воспалительный процесс затрагивает мягкую оболочку мозга.
2. Энцефалит - воспалена мозговая ткань.
3. Процессы воспалительного характера, затрагивающие паутинную оболочку мозга, именуются арахноидитом.
4. , гайморит, тоже смело можно включить в данный список.
Как результат, такая цепочка воспалительных процессов способна привести к отечности мозговой ткани.
Симптомы арахноидита, принципы лечения
Заболевание арахноидит становится заметным, примерно на седьмые сутки, после того, как человек заболел гриппом.
Внутренне, больной ощущает улучшения своего здоровья, но фактически, здесь скрывается более опасная болезнь. Своей истинной силы, пика своих возможностей, арахноидит достигает спустя несколько месяцев после окончания инфекционного недуга (гриппа).
Заболевание имеет свою классификацию, в зависимости от области проявления очага поражения. Характеризуется наличием острых болей в голове, преимущественно в лобной части, переносице. Одновременно с этим возникает , Непрерывно повторяются рвотные рефлексы. Во время обычного хождения пешком больного ощутимо пошатывает из стороны в сторону. Происходит снижение слуха - закладывает ушные каналы. Во время обострения, имеется вероятность наступления припадков с судорогами.
Общим признаком для всех типов является наличие сильной головной боли, не представляющей организму, не малейшей возможности на отдых. Напротив, происходит ее периодическое усиление в результате повышенных физических, умственных нагрузок, наступающего охлаждения или перегревания организма свыше допустимых норм. Во время сильных болевых ощущений возможно наступление рвотных рефлексов.
Чрезвычайная опасность недуга заключается в том, что спинномозговая жидкость перестает нормально циркулировать, что приводит к воспалительным процессам в области паутинной мозговой оболочки. При острой стадии, врачи для терапии применяют антибиотики. Для хронической формы болезни назначают рассасывающие вещества, типа сока столетника (алоэ), витамины, которые производят общеукрепляющее действие (группа B). Во время наступления припадков, применяют специальные препараты против судорожного сокращения мышц.
Если все лечения проводить вовремя, то шансы укрепления пошатнувшихся, от арахноидита существенно возрастают. Диагностирование недуга на ранней стадии, квалифицированная терапия инфекционных заболеваний - основные профилактические мероприятия, необходимые для такой ситуации.
Сигналы от менингита
В том случае, когда носоглотка, является местом образования интенсивных воспалительных процессов, то нередки ситуации нарушения нормального функционирования мозговых оболочек. Данный факт, свидетельствует о приближении еще одной опасной разновидности гриппа - менингита.
Для инфекции, излюбленный способ передачи - воздушно-капельный, по средствам слизи, слюны, при кашле, обычном разговоре. У некоторых, инфекционное заболевание проявляет себя в виде насморка, при этом никакого существенного отклонения в своем здоровье не наблюдается, отсутствует явная необходимость обращения за медицинской помощью. Из этого следует, что часто, здоровые на внешний вид люди являются носителями инфекционных недугов.
Особой опасности, подвергаются дети, люди, имеющие пониженную сопротивляемость организма различным болезням, то есть обладающие низким иммунитетом. Шансы, быть зараженным вирусами менингита увеличиваются при употреблении некачественных пищевых продуктов, воды. Для того чтобы существенно снизить вероятность заражения, необходимо тщательным образом кипятить воду, перед тем, как ее использовать.
Одновременно, необходимо должное внимание уделять укреплению своего иммунитета: придерживаться ключевых принципов , принимать витамины, систематически заниматься оздоровительной физкультурой.
Уместны будут регулярные пешие прогулки на открытом воздухе, совмещенные по возможности с дыхательными упражнениями.
Симптоматика стартовых дней болезни характеризуется только появлением повышенной температуры, болевыми ощущениями в головной области. По прошествии некоторого промежутка времени начинают , возникает слабость, быстрая утомляемость, теряется чувство аппетита.
К этим симптомам, постепенно добавляются насморк, ощущение першения в горле. С течением времени, действие всех симптомов усиливается. У больного часто возникают тошнота, рвота, которые не приносят облегченного состояния. Повышается чувство раздражения ко всем внешним факторам, возникает заторможенность, наблюдается бессонница.
Далее, события способны развивать более негативно: усиливаются рвотные позывы, имеет место быть путаница в сознании, возникает бред, судороги. По всему телу появляются красноватые, фиолетовые подтеки. Наиболее “популярным” местом их проявления являются мышцы ягодиц, бедер, голеней. Гораздо более реже к этому списку присоединяется область лица. Опасность ухудшения здоровья от самостоятельного, неквалифицированного лечения для менингита приобретает удвоенную актуальность. Своевременность начала терапии чрезвычайно важна, ведь счет в данной ситуации идет на часы. Если момент упущен, а менингит уже вовсю “зажигает свои звезды”, то промедление недопустимо - экстренное обращение в “скорую помощь”, единственно верное решение.
Самым характерным симптомом менингита считаются резкие , при попытке сгибать голову вперед к груди. Классифицируют два основных вида: серозный, гнойный. При первом, в большинстве случаев, все ограничивается небольшим воспалением мозга. Разумеется, это утверждение относительно, поскольку речь идет о важнейшем органе человеческого организма. Говоря про гнойное воспаление, ситуация выглядит гораздо угрожающей, поскольку мозговая оболочка, является местом накапливания гнойных масс. Такое обстоятельство крайне опасно, требует незамедлительно приступать к лечению. Наличие гнойной формы менингита определяется по выступлениям сыпи на различных частях тела.
После определения диагноза, проводится интенсивное лечение болезни, с применением лекарств, из класса антибиотиков. Применение препаратов этой группы обеспечивает больным не просто выживание (значительное снижение летальных исходов), но дает возможность надеяться на полноценную жизнь после реабилитационного периода.
Повторное заболевание менингитом встречается крайне редко. Надежной защитой служат регулярные прививки. Их делают взрослым, детям с 2-х лет. Применение вакцин поддерживает иммунитет на должном уровне на несколько лет. Далее, прививки необходимо делать повторно.
В случае заболевания вирусной формой, антибиотики практически не используются, а применяют специальные противовирусные препараты. На данный момент, уверенно можно констатировать следующий факт, что при своевременном обнаружении болезни, правильно выбранном курсе терапии, никакие отрицательные последствия проявляться не будут. Перенесшим заболевание менингитом, после выписки из больницы рекомендуются систематические контрольные обследования у врача поликлиники: первые три месяца каждые тридцать дней, а далее за квартал один раз на протяжении года. Наконец, в дальнейшем регулярность осмотров должна быть не реже, чем раз в полгода.
Настоятельно требуется напрочь исключить принятие алкогольных напитков, побороть пристрастие к табаку. По возможности, показано пройти терапевтические курсы, стабилизирующие здоровье человека , в соответствующих санаториях.
Неврит - как уберечь нервы
Другая разновидность нарушения деятельности нервной системы носит название “полиневрит”, который также является следствием , особенно переносимого на ногах. Обычно, начало этого заболевания сопровождается наступлением общей слабости в верхних, нижних конечностях, небольшим увеличением температуры, появлением ломоты в пальцах. Ослабление конечностей способно прогрессировать, вплоть до легкого паралича. Такое состояние может усугубиться нарушением глотательных, речевых функций.
Наиболее часто, после перенесенного гриппа поражаются нервы лица, локтей, а также лучевой, седалищный нервы. При констатации диагноза, в спинномозговой жидкости наблюдается повышенное содержание белка. Болезнь может продлиться до трех месяцев, но при своевременном лечении, функции организма непременно восстанавливаются.
Более негативный вариант событий развивается, когда поражение затрагивает блуждающий нерв. Угроза жизни человека резко возрастает, поскольку процесс дыхания серьезным образом нарушается.
Поражение нервов лица - частое осложнение после инфекционных недугов. Страдает мимическая лицевая мускулатура, что выражается перекошенным ртом, возможностью поднимать брови исключительно на здоровой стороне лица.
Проблемы с локтевым нервом исключают возможность сгибательных движений в пястно-фаланговых суставах. Положение кисти неподвижно, сравнимо с когтем птицы.
В случаях с пожилыми людьми, после гриппа часто приходит осложнение, связанное с ухудшением слуха, когда поражение нервной системы затрагивает слуховой нерв . У человека происходит незаметное, очень постепенное ухудшение слуха, но с некоторого времени становится неслышным даже негромкий разговор. Создается устойчивое ощущение постоянного . Итогом такого осложнения может явиться окончательная потеря слуха.
Для того чтобы вылечить неврит слухового нерва, рекомендации народной медицины сводятся к использованию тепла в сухих вариантах - нагретый до горяча песок, согревающие компрессы, подогретая соль в матерчатом мешочке. Однако повторюсь, что любые манипуляции со своим здоровьем, основанные на домашних рецептах настоятельно рекомендуются к использованию только при согласовании с квалифицированным врачом.
1. Приготовить эмульсию прополиса с маслом, спиртом. Использование этого средства устраняет ушные шумы, восстанавливает слуховые функции в большинстве случаев. Эмульсию приготавливают следующим образом:
– Взять сорок грамм прополиса, предварительно измельчив его. Полученную массу поместить в стеклянный сосуд, где находится сто миллилитров спирта. Настаивать неделю при комнатной температуре, при этом необходимо взбалтывать содержимое каждый день. Отфильтровать, настой перемешать с маслом из оливок в отношении 1:4 . перед каждым приемом смесь необходимо взбалтывать.
2. Фитилек, сделанный из марли, пропитанный эмульсией, поместить в ушной канал на двое суток. Процедуру проводить с перерывом в один день, всего десять раз.
3. Ежедневное употребление нескольких ломтиков лимона способствует улучшению деятельности слуховых функций.
4. Одну чайную ложку березового дегтя соединить со стаканом подогретого молока. К употреблению показано три раза перед едой. Курс терапии 60 дней. Эта процедура очень хорошо помогает восстановлению слуха.
5. Завернуть листья душистой герани в льняную ткань, приложить к месту, где ощущается боль, прикрепить бинтом, накрыть сверху чем-нибудь теплым.
Теперь несколько слов о , возможном осложнении организма, после неквалифицированного подхода к терапевтическому вопросу при инфекционном заболевании. Приведенные ниже рекомендации домашнего лечения, возможно, некоторым из вас окажут посильную помощь, чтобы справиться с этим недугом, поправив здоровье организма .
1. Собрать цветки одуванчика в стеклянную тару. Банку, с уложенными цветками наполнить водкой в соотношении 1 к 3, поставить на две недели в место без освещения. Потом настой отфильтровать, производить им растирание больных мест. Вышеуказанная настойка достаточно хорошо зарекомендовала себя лечебным средствам, в таких случаях, как ушибы, растяжения, артриты, пролежни.
2. Берем 20 грамм толченых цветков пижмы, помещаем их в воду, которую только, что вскипятили, объемом один литр. Укутываем емкость теплой тканью, настаиваем четыре часа, отфильтровываем при помощи марли. Употреблять полученный настой в подогретом состоянии, по половине стакана три раза за 30 минут до еды.
3. Берутся сто грамм чабреца, кладутся в емкость, с одним литром кипятка, накрываются крышкой и выдерживаются на медленном огне пять минут. После этого отфильтровать, влить в заранее приготовленную ванну. Процедуру проделывают за один час перед сном. Продолжительность курса две недели. Такая ванна оказывает незаменимую помощь при ревматизме суставов, отеках, радикулите.
Для снижения вероятности поражения нервной системы необходимо стараться исключить из повседневной жизни стрессы, употребление алкогольных напитков, уделять должное внимание профилактике инфекционных, неинфекционных заболеваний, вести здоровый образ жизни.
Дисциркуляторной энцефалопатией называют медленно прогрессирующее заболевание, связанное с патологиями сосудов головного мозга, которые становятся причиной нарушения в работе центральной нервной системы.
Бессонница (инсомния) – разновидность нарушений сна, проявляющаяся нарушением качественных и количественных показателей сна, а именно: снижением времени сна, затруднением засыпания, поверхностным, неглубоким сном.
Амнезия – это частичная или полная неспособность воспроизводить предшествующие события в памяти, которая может носить временный или постоянный характер. Заболевание существенно снижает качество жизни больного, оно препятствует личному и профессиональному росту человека, ограничивает круг его возможностей.
Ретроградная амнезия – это заболевание, характеризующееся нарушениями воспоминаний о событиях, произошедших до момента возникновения данной патологии. Воспоминания обо всех событиях после возникновения патологии сохраняются.
Рассеянный склероз – тяжелое заболевание нервной системы, имеющее хроническое, постепенно прогрессирующее течение с чередованием (в большинстве случаев) периодов обострений и ремиссий. При этом поражается белое вещество головного и спинного мозга, где формируются очаги демиелинизации. Проявления разнообразны, затрагивают различные уровни, имеют разные временные промежутки своего возникновения.
Болезнь Альцгеймера – это нейродегенеративное неизлечимое заболевание, которое наблюдается у людей старше 60 лет и представляет собой самый распространенный вид деменции. Изменения, происходящие в головном мозге, выражаются в прогрессирующей и необратимой утрате интеллекта. На бытовом уровне болезнь принято называть старческим маразмом.
Болезнь Паркинсона – это одно из наиболее распространенных нейродегенеративных заболеваний, имеющее характерные внешние проявления (снижение двигательной активности, замедленность при ходьбе и движениях, дрожание конечностей в покое) и обусловленное поражением определенных структур головного мозга (черная субстанция, красное ядро), которые отвечают за выработку медиатора дофамина.
Тремор – это ритмичные бесконтрольные колебательные движения отдельных мышц, вызванные их сокращением. Такое явление может затрагивать любую часть тела, но чаще наблюдается тремор рук, челюсти, век, головы, реже туловища. Дрожание не относят к отдельным заболеваниям, тремор является симптомом различных патологических состояний.
Гидроцефалия – это заболевание, которое протекает со скоплением в желудочках головного мозга и в его субарахноидальных сплетениях спинномозговой жидкости, которая оказывает повышенное давление на ткани мозга, вызывает его повреждение, что в тяжелых случаях приводит к летальному исходу. Заболевание может быть врожденной патологией у младенцев, а также развиваться у представителей старших возрастных групп.
Энцефалит – это группа воспалительных заболеваний вещества головного мозга, которые имеют инфекционную, аллергическую или токсическую природу. Развитие болезни могут вызвать патогенные микроорганизмы, токсические вещества и растения. Несмотря на разнообразие этиологических факторов, основные черты симптоматики энцефалита примерно одинаковы при различных видах поражений.
Кома – это критическое состояние торможения центральной нервной системы вследствие патологических изменений головного мозга, сопровождающееся отсутствием рефлексов, угнетением сознания и нарушением важнейших функций организма.
Эпилепсия – это хроническая психоневрологическая патология, которая протекает скрыто и характеризуется внезапными эпилептическими припадками. Резкие изменения электрической активности нервных клеток коры головного мозга приводят к тому, что человек теряет контроль над своими действиями. Заболевание несет угрозу не только здоровью человека, но и его жизни.
Полиомиелит – это инфекционное вирусное заболевание, опасность которого состоит в том, что его возбудитель способен поражать структуры центральной нервной системы. Деструкция этих тканей вызывает паралич и атрофию мышц. В основном полиомиелиту подвержены дети, но, благодаря вакцинации, удалось снизить показатели заболеваемости, а во многих странах и полностью победить болезнь.
Астенический невроз (неврастения) – это состояние патологической истощенности нервной системы человека, возникающее на фоне каких-либо потрясений или неблагоприятных жизненных обстоятельств.
Нервные болезни - это патологические изменения различной этиологии в функциональности нервной системы . Эти заболевания предмет исследования специальной науки - неврологии.
Нервная система (НС) включает в себя центральную нервную систему (головной и спинной мозги), периферическую (нервные ответвления от спинного и головного мозгов) и ганглии (нервные узлы).
Нервная система разветвлена и взаимосвязывает системы и органы человека. Именно по этой причине нервные болезни непосредственно влияют на состояние каждой системы организма, в первую очередь, на иммунную , эндокринную и сердечно-сосудистую . Так же наблюдается и обратная связь: дисфункции любой из систем (главным образом, иммунной) вызывают различные нервные болезни.
Заболевания нервной системы: классификация
Болезни нервной системы, в зависимости от их этиологии делят на 5 групп.
1. Сосудистые заболевания нервной системы.
Эти патологии возникают из-за нарушений в структурах мозга вследствие сосудисто-мозговой недостаточности и нарушения кровообращения. Опасность этих болезней состоит в том, что они приводят к инвалидности и даже к преждевременной смерти человека, если их, конечно, не лечить. Эти нервные болезни возникают и развиваются, как правило, вследствие атеросклероза или гипертонии и проявляются головными болями, тошнотой, нарушением чувствительности и координации движения. Яркие представители этой группы нервных болезней: инсульт , дисциркуляторная энцефалопатия, болезнь Паркинсона ...
3. Наследственные заболевания нервной системы.
Этот вид нервных болезней, в свою очередь, бывает геномным, либо хромосомным. При геномных патологиях поражается нервно-мышечная система, результат чего - дисфункция двигательного аппарата, эндокринной системы. А "представитель" хромосомной патологии - болезнь Дауна.
4. Хронические заболевания нервной системы.
Эти патологии возникают в результате комплексных причин: специфического строения НС и инфекционного воздействия на нее, что приводит к нарушениям обменных процессов организма. Это такие нервные болезни, как миастения, склероз . Этот вид заболеваний носит системный характер и длятся продолжительное время, что приводит к снижению нормальной функциональности некоторых систем организма.
5. Травматические заболевания нервной системы.
Ну из названия легко догадаться, что эта группа патологий возникает вследствие травм, ушибов и пр. механических воздействий на органы НС. К этой группе относится, к примеру, такие нервные болезни, как сотрясение мозга, травматический неврит, позвоночно-спинномозговая травма.
Нервные болезни: причины
НС человека "проникает" в органы иммунной, эндокринной, сердечно-сосудистой и других систем и по этой причине заболевания любой из этих систем, в ппервую очередь иммунной, являются причиной возникновения нервных болезней.
Эти инфекции вызывают нервные болезни любых типов: наследственные, травматические, хронические, сосудистые... Они (инфекции) поражают нашу НС плацентарным путем (от матери ребенку), или через периферическую НС, так идет поражение, к примеру, герпесвирусной инфекцией, вирусом бешенства, полиомиелитом...
Другие причины нервных болезней:
- механические повреждения органов НС;
- опухоли головного мозга и их метастазы;
- причины наследственного характера;
- хронические патологии (болезни Паркинсона и Альцгеймера, хорея...).
Имеются причины нервных болезней, которые лежат в основе нарушения здорового образа жизни:
- неправильное питание ;
- нехватка в организме полезных веществ (витаминов , препаратов, различных биоактивных соединений...);
- неправильное отношение к жизни, что приводит к различным стрессовым ситуациям и депрессивным состояниям;
- чрезмерное употребление различных лекарственных препаратов, в т.ч. антидепрессантов, барбитуратов, опиатов, антибиотиков, противоопухолевых препаратов...
Так же любое иммунное заболевание , либо заболевание эндокринной системы может стать причиной болезни нервной системы - это выявляется с помощью соответствующей диагностики.
Нервные болезни: симптомы
Проявление того или иного заболевания нервной системы зависит от того, какой "участок" НС подвергся патологическому поражению.
Так, к примеру, нервные болезни с поражением головного мозга имеют симптомы:
- головокружение;
- головная боль ;
- нарушение координации при ходьбе;
- нарушение речи;
- снижение зрительных функций;
- ухудшение слуха;
- парезы;
- нарушение психо-эмоционального состояния.
Нервные болезни, которые возникли из-за повреждений спинного мозга, проявляются симптоматикой:
- нарушение чувствительности ниже очага поражения;
- нарушение двигательной функции (до паралича).
Патологии периферической НС проявляются:
- потерей чувствительности в конечностях;
- мышечной атрофией;
- соматиками в зонах поражения;
- нарушениями моторики рук и ног;
- трофическими нарушениями в зоне поражения.
Кроме прочего, очевидные симптомы нервных болезней: нарушение сна , снижение памяти, интеллекта, психо-эмоциональных срывы, истерики, эпилептические припадки , нарушение привычной умственной деятельности.
Диагностика заболеваний нервной системы
Диагностирование этих патологий начинается с опроса больного. Выясняют его жалобы, отношение к работе, окружающему, выясняют существующие на данный момент заболевания (особое внимание - инфекционным), анализируют пациента на адекватность реакций к внешним раздражителям, его интеллект, ориентацию в пространстве и времени. При подозрениях на нервные болезни "подключают" инструментальную диагностику заболеваний нервной системы.
Основа инструментальной диагностики этих патологий:
- Эхо-ЭГ;
- рентгенография позвоночника;
- ЭЭГ;
- электромиография;
- РЭГ;
- нейросонография (для ребенка первого года жизни).
Но на сегодняшний день существуют и другие точные методы диагностики нервных болезней: магнитно-резонансная и компьютерная томографии, позитронная эмиссионная томография головного мозга, дуплексное сканирование, УЗДГ сосудов головы...
Поскольку НС взаимосвязана и зависит от других систем организма, то при диагностике заболеваний нервной системы обязательна консультации кардиолога, эндокринолога, иммунолога, офтальмолога, ортопеда... И именно для этих целей берется анализ крови, мочи, биопсия и прочие диагностические данные общего характера.
Нервные болезни: лечение
Выбор метода лечения заболеваний нервной системы зависит от многих факторов: типа патологии, иммунного статуса больного, симптомов болезни, особенностей организма пациента и пр.
Нервные болезни, лечение которых дает желаемый результат в комплексе с определенным образом жизни, как правило, уходят с изменениями в психологии человека. Оптимисты, как констатируют ученые, страдают нервными заболеваниями реже, чем пессимисты.
Для терапии этих заболеваний используют ЛФК, физиотерапию, рефлексотерпию, механотерапию, мануальную терапию. Хирургическое вмешательство применяют при опухоли головного мозга, абсцессах, аневризмах, внутримозговых гематомах, а так же отдельных случаях болезни Паркинсона.
Для решения психо-эмоциональных проблем, врачи советуют антидепрессанты. Мы против применения таких препаратов, по той причине, что они не решают проблемы, а лишь "отодвигают" ее на некоторое время, при этом вызывая побочные эффекты.
В комплексной терапии нервных болезней советуем прием Трансфер фактора . Этот препарат - компонент нашей иммунной системы, это "вытяжка" из коровьего молозива и желтков куриных яиц трансферфакторов - иммунных молекул - носителей иммунной "памяти". Попадая в организм, эти частицы:
Восстанавливают нормальное функционирование нервной и иммунной систем и обменных процессов человека;
- усиливают лечебный эффект от лекарств, которые принимает человек, и при этом нейтрализует их побочное воздействие на организм (что важно);
- трансферфакторы "записывают" случаи вторжения инородных тел в организм, сведения об этих агентах и методы их нейтрализации. При повторном вторжение этих чужеродных агентов, трансферфакторы "извлекают" информацию о них и иммунная система, пользуясь этой информацией, уничтожает их.
Такой алгоритм действия имеется только у данного иммуномодулятора, которому, на сегодняшний день, аналогов в мире нет, ни по эффективности, ни по безопасности для человека.
При лечении нервных болезней любым методом, желательно применять Трансфер фактор Эдванс , либо Классик - это повышает шанс для благополучного избавления от данного заболевания. Этот иммунный препарат необходим при применении антибиотиков или антидепрессантов.